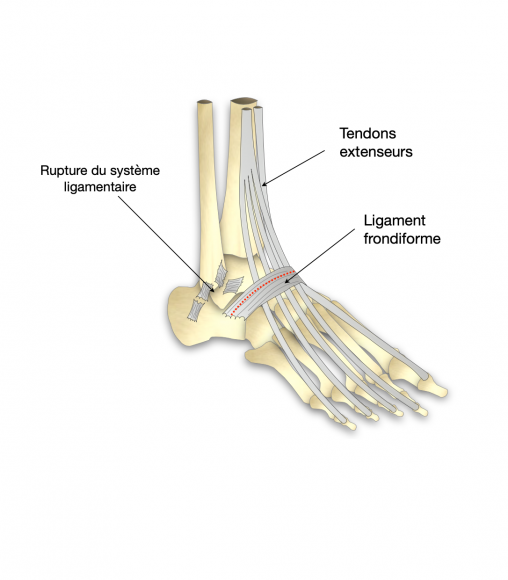
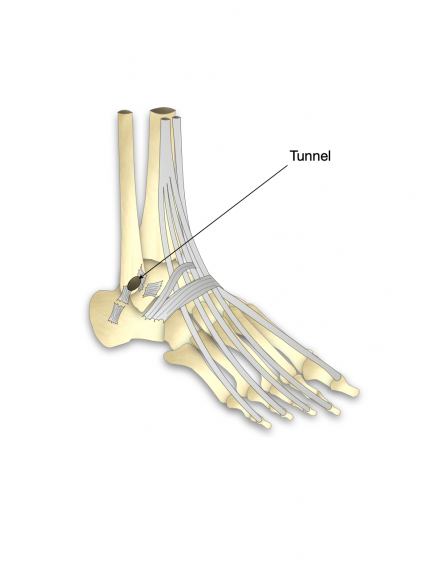
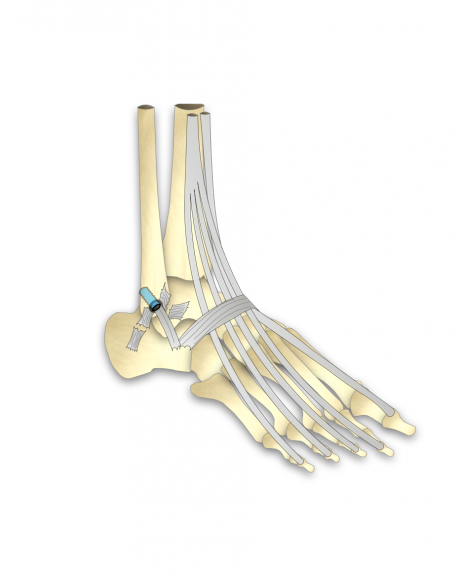
Qu’est-ce que c’est ?
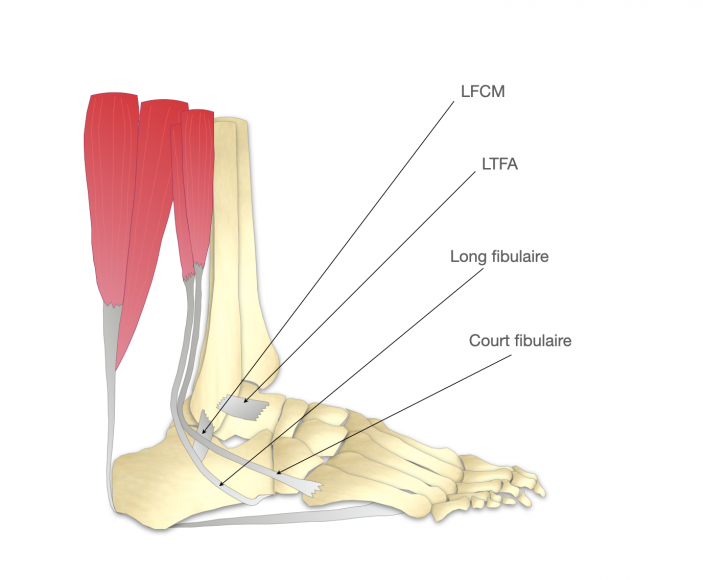
Le système de stabilisation latéral de la cheville est composé :
- d’un système dynamique composé de deux muscles stabilisateurs: le long fibulaire et le court fibulaire, qui par leur action et leur tonus relèvent la cheville vers l’extérieur.
- d’un système statique composé de deux ligaments : le ligament talo-fibulaire antérieur (LTFA) et le ligament fibulo-calcanéen moyen (LFCM) qui par leur tension empêchent la cheville de basculer vers l’intérieur.
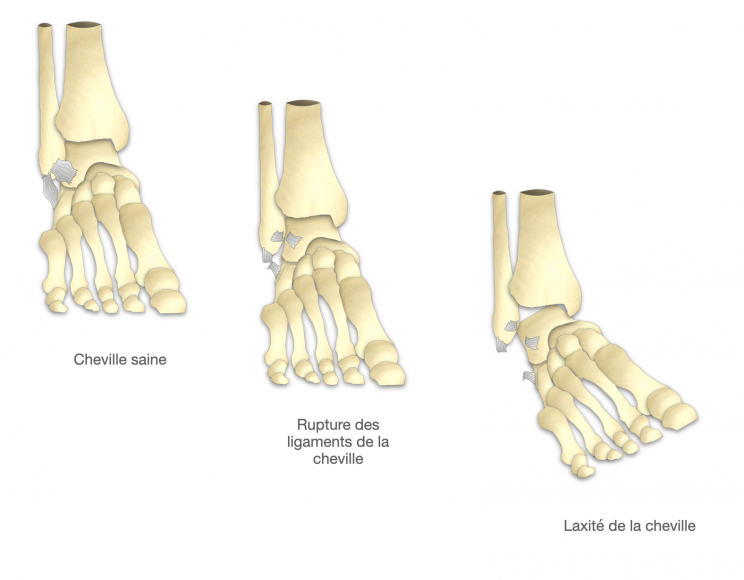
Une entorse de cheville est par définition une rupture des ligaments latéraux de la cheville (LTFA et/ou LFCM). Si l’entorse est bien soignée ces ligaments cicatrisent correctement et la cheville retrouve une fonction normale.La répétition d’entorses plus ou moins bien soignées conduit à une mauvaise cicatrisation du système ligamentaire externe.Le LTFA et le LFCM deviennent distendus voire inexistants. La stabilité de la cheville repose uniquement sur le système dynamique (les muscles fibulaires). Si ce système est dépassé, la cheville devient instable et bascule en dedans (varus) à la moindre aspérité du terrain.
Comment peut-on stabiliser une cheville instable ?
- Par une rééducation adaptée, axée sur le renforcement des muscles fibulaires (tonification du système dynamique) et un travail proprioceptif (renforcement de la perception que l’on a de la position de sa cheville dans l’espace).
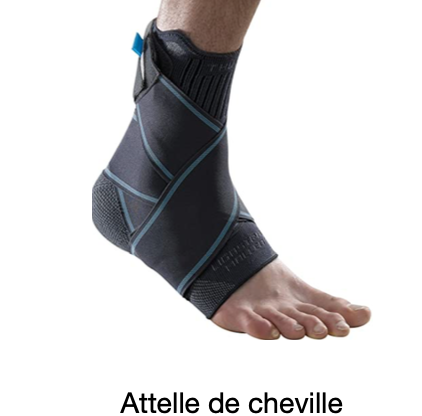
- Par le port d’une chevillère lors des activités à risque (sport, marche en terrain irrégulier…).
- Par le port de semelles « valgisantes » qui axent l’arrière-pied vers l’extérieur et donc qui limitent le risque de voir basculer la cheville vers l’intérieur.
- Le traitement chirurgical n’est à envisager que lorsque l’instabilité limite les activités ou que larépétition des entorses devient un handicap réel.
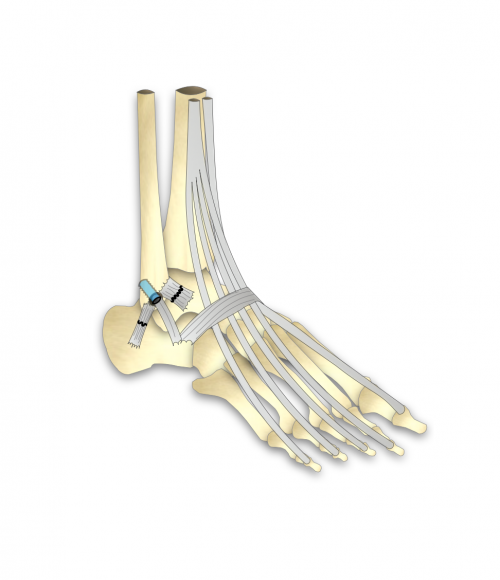
Quels sont les principes de l’intervention ?
L’intervention consiste à reconstruire l’appareil ligamentaire externe en greffant un ligament du voisinage qui n’a pas été abimé par la succession des entorses.
Quelle anesthésie ?
Tous les types d’anesthésie (générale , locale ou péridurale) sont possibles. Le choix du mode d’anesthésie est à définir lors de la consultation d’anesthésie préopératoire.
Quelles sont les suites ?
- L’hospitalisation est en général ambulatoire. Il est parfois nécessaire de passer une nuit à la clinique en fonction de l’heure de passage au bloc opératoire ou de la situation familiale du patient.
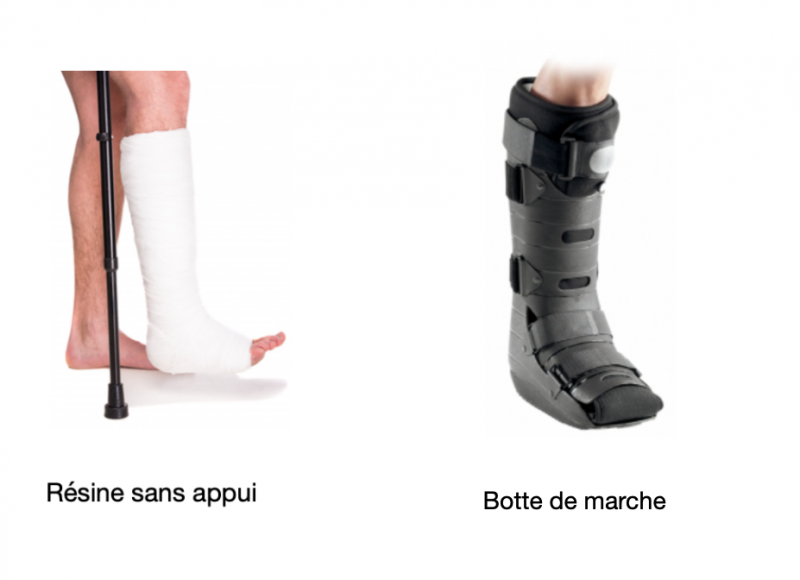
- La cheville est d’abord immobilisée 3 semaines dans une attelle en résine. Pendant cette période il ne faut pas s’appuyer sur la jambe opérée. Et on marche avec des béquilles. La résine est amovible, cela permet de réaliser des soins sur la cicatrice.
- L’appui est repris dès la 3° semaine sous couvert d’une botte de marche qu’il faut garder encore 3 autres semaines.
- La rééducation débute vers la 6° semaine.
- La conduite n’est possible qu’au bout de 6 semaines.
- La durée de l’arrêt de travail varie de 6 à 9 semaines.
- Le vélo d’appartement et la marche en terrain plat peuvent être repris à 6 semaines.
- La course à pied peut être reprise à 4 mois
- Les sports pivot-contact (foot, tennis, hand..) et la course à pied en terrain irrégulier peuvent être repris au 6° mois.
- L’oedème (gonflement) du pied peut persister jusqu’à 9 mois, il est souvent responsable d’inconfort voire de douleurs, mais il n’est pas anormal.
Quels sont les risques ?
- La raideur : Tout geste articulaire peut entraîner un enraidissement de l’articulation. La souplesse de l’articulation est souvent longue à revenir (une année parfois).
- La rupture de la greffe : il faut bien comprendre que cette intervention n’est pas un « vaccin » contre les entorses. C’est une reconstruction par greffe de l’appareil ligamentaire externe. Il est possible que les ligaments greffés cèdent. Cela est d’autant plus fréquent que la rééducation post opératoire n’a pas été réalisée dans de bonnes conditions.
- Les douleurs chroniques et l’algodystrophie : Toute intervention chirurgicale peut de manière aléatoire et imprévisible voir persister des phénomènes douloureux ou même en renforcer d’autres. Ces phénomènes douloureux complexes peuvent s’étendre à tout le pied voire à la cheville ou la jambe et peuvent évoluer de nombreux mois, laissant parfois persister des séquelles articulaires.
- L’infection : Toute incision chirurgicale expose à un risque de contamination microbienne qui peut être responsable d’une infection. Pour ce type d’intervention, les infections sont rares et peu sévères, mais elles peuvent parfois nécessiter une reprise chirurgicale associée à une antibiothérapie.
- Les troubles de la cicatrisation. Ils peuvent aller de la cicatrice disgracieuse à la désunion cicatricielle ou à la nécrose cutanée. Ils font le lit de l’infection et sont favorisés par le diabète et le tabagisme.
- Le démontage : Après l’intervention, il est impératif de respecter les consignes pour ne pas occasionner un déplacement du montage chirurgical qui peut conduire à un échec de l’intervention. En cas de démontage, une reprise chirurgicale est souvent nécessaire.